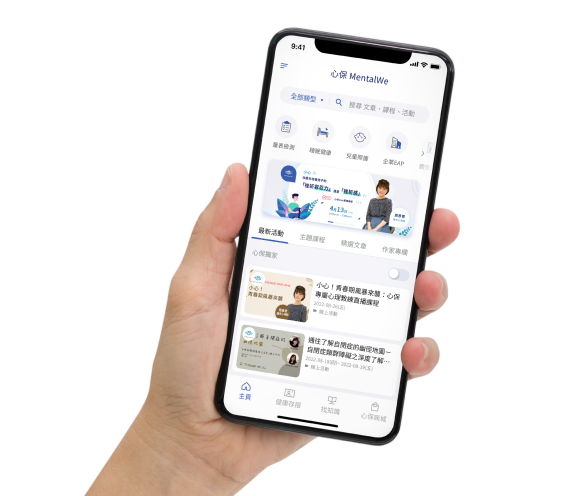
心保主題課程
最新活動
全部
心理顧問課
影音課程
精選專家文章
其他
主題課程
最新活動
影音課程
精選文章

約56分鐘

約53分鐘

約54分鐘

約47分鐘

約593分鐘

約385分鐘

約45分鐘

約113分鐘

約57分鐘

約42分鐘

約31分鐘

約600分鐘

約42分鐘

約35分鐘

約113分鐘

約68分鐘

約100分鐘

約47分鐘

約39分鐘

約39分鐘

約269分鐘
繼續尋找更多活動
查看全部
1540

1649

1616

2435

1939

2369

2446

1856

1376

1574

1545

1726

1363

1417

1600

1511

1397

1337

1254

2229

2085

1279

1384

1969

1952
繼續尋找更多活動
查看全部
4210

7180

10405

2488

8025

3136

3712
3395

3137

2424

5549

4767

1800

3573

3934

6184

3079

2974

4911

4374

7032

2851

2827

2112

6435

6643

4619

5154

7915

5261
繼續尋找更多活動
查看全部合作機構方案
台中辦公室
地址: 403 台中市西區台灣大道二段285號7樓之1
營運時間:週一至週五 09:00~18:00
電話:04-23215997